矯正治療は歯が動いて良い範囲を
どれだけ正確に把握できるかによって
仕上がりの質も長期間の安定性も大きく変わる
難しい医療行為です。
どれほど装置が進化しても、
歯が歯槽骨という‘‘入れ物‘‘から出てしまってはならない
という生物学的ルールは変わりません。
(上顎前歯部では、赤い矢印が範囲内)
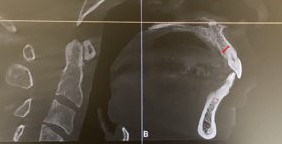
そのルールの範囲内で向き・角度・位置を
立体的に調整するのが本来の矯正治療です。
今回のブログでは
・歯を動かせる方向
・動かせる「量」と「限界」
・装置の違いより重要な‘‘骨と生体側の条件‘‘
・安全性を守るための診断ポイント
を整理し、「なぜ矯正は診断がすべて」
と言われるのかを解説していきます。
目次
■歯は‘‘骨のトンネル‘‘からはみ出しては動かせない
まず最も重要な事実は
歯は歯槽骨の中でしか動かないということです。
歯根は骨でしっかり囲まれており、
矯正の力で歯が移動すると
同時に骨もリモデリング(再構築)を起こして
新しい位置へ順応します。
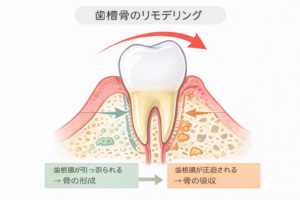
上図のように矯正力が左からかかる場合、
歯根膜が引っ張られる側(牽引側)では骨が形成され、
歯根膜が圧迫される側(圧迫側)では骨が吸収されます。
このように
『形成』と『吸収』が同時に起こることで
歯は歯槽骨の中を安全に移動できるのです。
しかしこの骨には厚みがあるため、
●骨の中央に位置している=安全
●骨の壁ギリギリ=要注意
●骨の壁を超える=危険(骨欠損・歯肉退縮のリスク)
となります。
ここで重要なのが、歯槽骨には「種類」があるという点です。
歯槽骨は大きく
- 内側の柔らかい「海綿骨」
- 外側を覆う硬い「皮質骨」
の2層構造になっています。
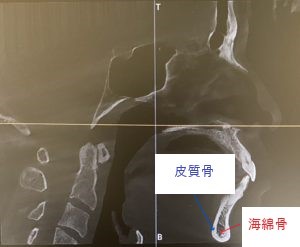
この画像示す白い部分が皮質骨
中の多孔質な部分が海綿骨
矯正治療で歯が動く際、
主にリモデリングを起こすのは海綿骨です。
海綿骨は血流が豊富で、力に対する適応性が高いため、
適切な範囲であれば歯の移動に伴って再構築が起こります。
一方で、皮質骨は非常に硬く、代謝が遅いため
この層を超えるような歯の移動は骨の適応が追い付かず
- 骨欠損
- 歯肉退縮
- 歯根露出
といった不可逆的なトラブルに繋がりやすいです。
つまり、歯が動かせるかどうかは
力の強さや装置の種類ではなく
歯根が海綿骨の範囲に収まっているかどうかで決まるのです。
▼部位ごとの骨厚(文献値)
・歯頚部:0.1~0.2㎜
・根中央部:0.5~0.6㎜
・根尖部:2~4㎜
特に下顎前歯部は世界的に最も薄い領域で
0.5㎜程度しか余裕のない人も珍しくありません。
つまり
「抜かずに引っ込めたい」「拡大したい」には
必ず‘‘骨の許容量‘‘という上限があるということです。
精密検査時に撮影したレントゲン写真をもとに
- 骨の形
- 歯の位置と向き
- 噛み合わせ
- 横顔(口元)
を同時に確認できるようにトレースしたものです。
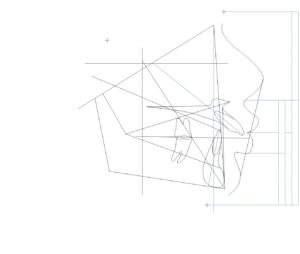
この画像から読み取れることは
- 上顎第一大臼歯に対して下顎第一大臼歯はほぼ理想的な位置関係に近く
大きなⅡ級、Ⅲ級のズレは認めにくい
- つまりこの症例では骨格的な前後のズレよりも
歯列、歯軸の問題が主因である可能性が高い
- 臼歯関係が安定している=前歯部で問題が解決する可能性が高い
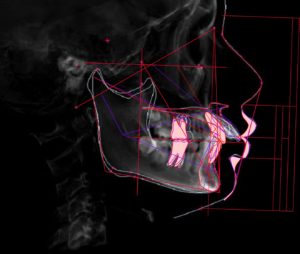
CTや側方セファロなど精密検査時に撮影したデータでは
単に歯列を見るのではなく
- 歯根と歯槽骨(特に皮質骨)との距離
- 歯がどの方向に動いたときに骨から逸脱するか
- 前歯部にどれだけ前後的、唇舌的余裕があるか
- 臼歯部の骨幅と歯根の位置関係
といった点を、断面ごとに確認・分析をします。
CT撮影では歯を動かした際に歯根と歯槽骨の関係がどう変化するのかを
事前に評価することができます。
例えば前歯部では
見た目ではまだまだ余裕がありそうに見えても
CT上はすでに歯根が皮質骨に近接していることがあります。
この状態で、非抜歯で並べる、拡大する、さらに前に出す
といった治療を行うと、
歯は歯槽骨の外へ押し出されてしまい
先にも述べた不可逆的なトラブルに繋がります。
そのため当院では
CT上で歯根がどこまでなら海綿骨に収まるか
どの方向に動かすと危険かを事前に明確にした上で
治療方針を決定します。
また、CTトレースと側方セファロ分析を組み合わせることで
- 臼歯の咬合関係が治療の基準点として使えるか
- 骨格的なズレが主因なのか、歯列、歯軸の問題なのか
- 前歯を動かすべきか、動かしてはいけないのか
といった判断を、構造と数値に基づいて行います。
さらに当院では
CTやセファロ分析によって歯と骨の安全域を確認した上で
前歯を動かした場合に口元がどのように変化するかについても
事前にシュミレーションを行います。
これは見た目の予測だけでなく
- 前歯の後退量
- 歯軸やトルクによる変化
- 歯の移動に対する口唇の追従量
といった要素を踏まえた
診断結果に基づく口元の変化予測です。
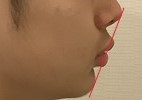

そのため
『口元は本当に下がるのか』
『下がりすぎて老けた印象にならないのか』
『どこまでが自然な変化なのか』
といった点を治療前の段階で視覚的に確認できます◎
重要なのは
このシュミレーションがCTで確認した骨の限界を超えない範囲で行われている
という点です。
無理に下げた理想像を描くのではなく
実際に安全に到達できる範囲だけを反映した予測であることが、
診断として信頼性を高めると考えています。
矯正治療は
「やってみて判断する医療」ではありません。
骨・歯・噛み合わせを分析し
その結果をもとに
歯の動きと口元の変化を事前に確認した上で進める医療です。
■前後方向の動き:引っ込めるのも、前に出すのも限界がある
前後方向の移動は、見た目にも噛み合わせにも直結するため
患者さんの希望が反映しやすい領域です。
しかしこの方向の動きこそ、骨厚の影響を最も受けます。
●前へ出す(前方傾斜・唇側傾斜)
ガタガタを治すと、歯が前へ出ることがあります。
安全なのは骨の範囲内に収まっている場合のみ。
出しすぎると
・歯肉退縮
・歯根露出
・ブラックトライアングル
・噛む力の不均衡
が起こりやすくなります。
●後ろへ下げる(舌側傾斜・後退)
「口元を引っ込めたい」という希望は多く
実際に後退が必要なケースもあります。
しかし後退量が大きいほど、骨の内側壁に歯根がぶつかる
リスクが増えます。
多くの文献で、成人で安全に動かせる後退量は
0.5~1.0㎜程度とされています。
そのため
✖「非抜歯なら2~3㎜後退できる」
✖「マウスピースなら安全に後退できる」
という説明は科学的ではありません。
■上下方向(挺出・圧下)は最も慎重さが必要な動き
上下方向の動きは前後方向以上に繊細です。
理由は「歯根の長さ」と「歯周組織の厚み」が影響するからです。
●挺出(歯を引き出す)
・歯冠が長く見える
・歯肉ラインの不揃い
・根への負担増加
・噛み合わせの乱れ
過度な挺出は、特に前歯で審美的なトラブルにつながりやすく、
「並んだけど見た目が不自然」という事態を招くことがあります。
●圧下(歯を押し込む)
開咬や過蓋咬合の治療で必要になる動きです。
しかし、圧下は歯根吸収のリスクが最も大きいと言われる動きです。
様々な文献でも
過度な圧下は歯根吸収の主因
と明確に報告されています。
以下参考文献
-
von Böhl M, et al. External apical root resorption in orthodontics. AJO-DO, 2004.
矯正治療における歯根吸収の総説。圧下が最も高いリスク因子であると報告。 -
Levander E, Malmgren O. Evaluation of root resorption after orthodontic treatment. Eur J Orthod, 1998.
圧下が歯根吸収の発生に強く関連することを示した臨床研究。 -
Parker RJ, Harris EF. Incidence of root resorption associated with orthodontic tooth movement. AJO-DO, 1998.
多数症例の分析により、圧下が最も吸収量の大きい動きであると実証。 -
Sameshima GT, Sinclair PM. Predicting and preventing root resorption. AJO-DO, 2000.
圧下量と吸収量に相関があること、特に前歯でリスクが高いことを報告。 -
Weltman B, et al. Root resorption associated with orthodontic tooth movement: A systematic review. AJO-DO, 2010.
メタ解析。圧下が歯根吸収の最大リスク因子であることを明確に結論づける。
奥歯の圧下は特に難易度が高く、
ワイヤーでもマウスピースでも
治療期間・力の強さ・固定源による管理が必要不可欠です。
■横方向の動き:拡大には‘‘骨ごと‘‘か‘‘歯だけ‘‘かで大違い
横方向の拡大には2種類あります。
①歯槽骨ごと拡大(成長期の急速拡大装置)
成長期の子どもに有効な方法で、上顎骨を広げることができます。
成人では原則不可。
②歯だけを傾けて広げる(成人の拡大)
成人の拡大はほとんどこの方法です。
ただしここにも限界があり
歯が外側に倒れるだけの‘‘疑似拡大‘‘になってしまうことがあります。
倒れすぎると
・長期的に噛みにくくなる
・歯根が骨から逸脱する
・頬側の歯肉が薄くなる
などのリスクが生じます。
横幅の改善は、単に「拡げましょう」で済む問題ではなく
CTで骨の幅を見た上で
倒すのか、動かすのか、動かせないのかを判断します。
■回転・トルク・傾斜:見た目以上に‘‘根の向き‘‘が大事
歯の回転やトルク(根の角度)は、矯正治療の中でも専門性が高い操作です。
●回転(捻転)
犬歯、小臼歯は根が太く回転しにくいため、
マウスピース矯正の「回転の達成率」は低めです。
しかし、だからと言って
「マウスピースでは治せない」と判断するのではなく、
どのようにすれば安全に達成できるのかを考えます。
以下一例。
左上第二小臼歯頬側を赤い線で示す。
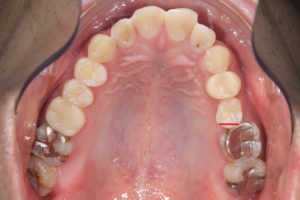
回転が必要な歯とその前後の歯にボタンを付与し
パワーチェーンを併用して補助的な力を加える。
並行してマウスピースによる遠心移動を行い、
回転するスペースを確保する。
4カ月経過した口腔内
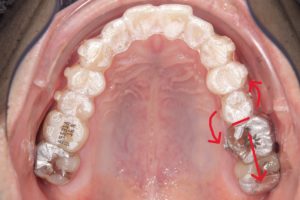
「装置任せ」にしたり、「マウスピースではできない」と判断するのではなく、
歯の形態、骨の条件、力の方向を分析した上で、
必要な補助を組み合わせることで
これまでマウスピースでは難しいとされていた動きの達成率を高めています。
●トルク(根の傾き)
トルクの過不足は
横顔、噛み合わせ、歯根の安全性に深く関わります。
根が骨壁ギリギリに向いている症例でトルクを強くかけると、
そのまま骨壁を越えてしまうことがあります。
つまり、見えている歯の位置が同じでも
根の向きが違えば安全性は全く異なるということです。
■装置より‘‘骨‘‘が限界を決める
「インビザラインなら大きく動かせますか?」
「ワイヤーなら安全ですか?」というもの。
しかし大切なのは装置の特徴ではなく
生体側(骨・歯根・歯周組織)がどこまで許容するかという点です。
ワイヤー矯正でも、骨が薄ければ動かせない
マウスピース矯正でも、骨が厚ければ問題なく動く
アンカースクリューを使っても、骨厚が足りなければ限界
つまり、装置選びより、骨と構造の理解が優先なのです。
■診断とは「どこまで動かすか」ではなく「どこまで動かさないか」を決める作業
診断で見ているのは
・動かす方向
・動かす量
・動かせないライン
の3つです。
治療前には必ず
・CT(骨の厚みと形状)
・セファロ(骨格と歯軸)
・模型計測(歯の大きさと幅)
・筋機能の評価(舌癖や口呼吸)
を用いて生体の限界を特定します。
矯正の治療計画はこの限界を守るために作るのです。
■正しい診断ができれば、無理なく美しく長く安定する
矯正治療が成功するかは、装置や治療期間よりも
「どれだけ診断が正確だったか」が大きく影響します。
しかしもうひとつ忘れてはならない要素があります。
それは患者さんの協力です。
・アライナーの確実な装着時間
・顎間ゴムの使用
・口腔内の衛生環境
・予約通りの来院
・舌癖など口腔周囲筋の悪習癖の改善
これらは治療の精度と安定性に直結します。
どれだけ優れた診断と治療計画があっても
患者さんの協力度が低いと
・歯が予定した動きにならない
・治療期間が延びる
・理想的な仕上がりに届かない
・後戻りが早く起こる
といった問題が生じやすいです。
矯正治療の成功=医療側の正確な診断×患者さんの協力
これらが揃って初めて、無理のない健康的な歯並びが叶うのです。
■まとめ
矯正治療とは
動かす医学ではなく、
‘‘動かしすぎない‘‘ことを見極める医学。
骨が許容する範囲で、
歯根が安全に収まり、
噛み合わせが調和し、
将来の健康を守る。
こちらを達成するために
当院では骨・歯根・機能を徹底的に精査した診断を行っています。
ここで最後に、
日頃よくいただく質問について
今回のテーマである
‘‘骨が決める安全ライン‘‘という視点から
お答えしていきます。
よくある質問(FAQ)
Q1. 非抜歯でも口元は引っ込められますか?
A.
可能な場合もありますが、骨の厚みと歯根の位置次第です。
CTで歯根がすでに皮質骨に近接している場合、
非抜歯で無理に後退させると骨から逸脱するリスクがあります。
「抜かずに下げる」ではなく、
骨の安全域に収まるかどうかが判断基準になります。
Q2. マウスピース矯正なら大きく動かせますか?
A.
装置の種類で安全域は変わりません。
ワイヤーでもマウスピースでも、
骨が許容する範囲以上には動かせません。
違うのは力のかけ方や操作性であり、
限界を決めるのは常に歯槽骨です。
Q3. 抜歯すると口元が下がりすぎませんか?
A.
抜歯=大きく下がる、ではありません。
CTとセファロ分析に基づき、
歯根が骨内に収まる範囲で後退量を設計します。
Eラインとの関係も事前にシミュレーションするため、
過度に下がる設計にはしません。
Q4. 拡大すれば歯を抜かずに並びますか?
A.
成長期であれば骨格的拡大が可能ですが、
成人では多くの場合、**歯性拡大(傾斜)**になります。
骨幅を超えた拡大は
歯肉退縮や骨欠損につながる可能性があります。
拡大できるかどうかは、
CTで骨幅を確認した上で判断します。
Q5. なぜCTやセファロ分析が必要なのですか?
A.
見た目だけでは、
歯根と骨の距離は分かりません。
CTでは
・歯根が皮質骨にどれだけ近いか
・どの方向なら安全に動かせるか
を事前に確認できます。
矯正治療は
「やってみて判断する」医療ではなく、
分析してから設計する医療です。
Q6. なぜ「診断がすべて」と言われるのですか?
A.
矯正治療の成功は、
どれだけ正確に安全ラインを把握できたかで決まるからです。
装置や治療期間よりも重要なのは、
骨・歯根・咬合の限界を見極めること。
診断を誤ると、
短期的に整っても、
長期的な安定は得られません。
カウンセリングご希望の方はお電話もしくは公式LINEからご予約受付中です!
ご質問もお気軽にどうぞ!

お問い合わせお待ちしております。
みずの矯正歯科
TEL:052-981-2211
MAIL:info@mizuno-kyouseishika.com
<診療時間>
平日:10:00~13:00 14:30~19:00
土日:10:00~13:00 14:30~18:00
休診日:月曜、木曜、日曜(隔週)、祝日